Aggiornamenti della ricerca 2022-2023
La ricerca per migliorare la qualità della vita della nostra comunità rimane per noi un impegno come organizzazione. Facciamo questo lavoro fino in fondo Il fondo per la ricerca Eclipse Pauline H. Siegel e il programma di borse di studio clinico-scienziato James T. Lubin.
Siamo entusiasti di condividere con voi alcuni dei progressi della ricerca.
Comprensione della causalità
Genetica e biomarcatori
Nel 2022, la dottoressa Monique Anderson ha ricevuto un assegno di ricerca per continuare la ricerca con il dottor Michael Levy incentrata sulla genetica e sulla diagnosi della mielite trasversa. Nel suo lavoro precedente, il dottor Levy ha scoperto una mutazione (o cambiamento) nel gene VPS37A in otto pazienti affetti da mielite trasversa. VPS37A produce una proteina importante per riciclare e rimuovere le proteine dalle cellule. Alcune di queste proteine sono collocate nello spazio esterno delle cellule all'interno di sacche, alcune delle quali sono chiamate esosomi. Il dottor Levy e il dottor Anderson non sono ancora sicuri di come i cambiamenti in questo processo siano coinvolti nella mielite trasversa. I cambiamenti in questo gene possono far sì che le proteine vengano portate fuori dalla cellula quando non dovrebbero essere. Il sistema immunitario potrebbe quindi reagire a questa interruzione in un modo che provoca l’infiammazione del midollo spinale. È interessante notare che questa mutazione sembra solo aumentare il rischio di mielite trasversa monofasica, il che significa che questi pazienti hanno un solo attacco.
Lo studio del dottor Anderson sta indagando se nuovi marcatori all'interno degli esosomi vengono trovati nel sangue di pazienti affetti da mielite trasversa. Questi marcatori potrebbero potenzialmente essere utilizzati nella diagnosi della mielite trasversa. I ricercatori sperano anche di comprendere meglio le vie di segnalazione tra le cellule che innescano una risposta immunitaria contro il midollo spinale. Lo studio include sia pazienti con mielite trasversa idiopatica (il che significa che non è stata ancora trovata alcuna causa) sia pazienti con sclerosi multipla (SM), malattia da anticorpi della glicoproteina oligodendrocitaria mielinica (MOGAD) e disturbo dello spettro della neuromielite ottica (NMOSD). Il dottor Anderson spera di determinare se esistono meccanismi condivisi tra queste malattie e se ci sono proteine simili all'interno degli esosomi a cui risponde il sistema immunitario.
In un Podcast "Chiedi all'esperto". episodio con SRNA, il dottor Anderson spiega che, “se ci sono mutazioni simili che si verificano nelle diverse popolazioni di pazienti, ciò potrebbe darci un indizio di qualcosa che sta... accadendo in queste malattie simili. Quindi, questo ci dà un'idea: ci sono ulteriori test genetici che dovremmo fare per i pazienti? E due: è questo un potenziale bersaglio terapeutico per questi pazienti?” La dottoressa Anderson sottolinea inoltre che il percorso di segnalazione studiato è rilevante per altre malattie neurologiche e spera che lo studio possa guidare le future terapie per la mielite trasversa. Nelle sue parole, “… quello stesso… percorso è stato implicato in molti altri disturbi neurologici, soprattutto nel campo della riparazione e del recupero. Quindi, non è chiaro se questo sarà il caso anche della mielite trasversa, ma è qualcosa a cui speriamo di rispondere anche a questo”.
Nel 2023, i dott. Anderson e Michael Levy hanno ricevuto un premio NIH R01 di 1.25 milioni di dollari per scavare più a fondo in questa mutazione genetica e identificare potenzialmente nuovi bersagli per la terapia. Una migliore comprensione di come si manifestano malattie come la mielite trasversa migliorerà la nostra capacità di diagnosticarle, trattarle e forse prevenirle.
*Tratto da un blog scritto da Hannah Kelly, una volontaria della Siegel Rare Neuroimmune Association.
Cause della mielopatia
Nel 2022, la dottoressa Olwen Murphy, ex membro della SRNA James T. Lubin, ha pubblicato un articolo sul Journal of Neurological Sciences, "Identificazione di cause specifiche di mielopatia in un'ampia coorte di pazienti inizialmente con diagnosi di mielite trasversa" con il suo mentore, il dottor Carlos Pardo. . Questa ricerca identifica la diagnosi eziologica nei soggetti che si sono presentati con mielopatia al Johns Hopkins Myelitis and Myelopathy Center tra il 2006 e il 2021 per la valutazione della “mielite trasversa”. La diagnosi finale è stata determinata dopo una valutazione completa di ciascun paziente ed è stata rivista e convalidata. Dei 1193 pazienti inclusi, 772 (65%) erano affetti da mielopatia infiammatoria e 421 (35%) erano affetti da mielopatia non infiammatoria. Sclerosi multipla/sindrome clinicamente isolata (n = 221, 29%) e mielite idiopatica (n = 149, 19%) sono state le diagnosi infiammatorie più frequenti. L'infarto del midollo spinale (n = 197, 47%) e le cause strutturali di mielopatia (n = 108, 26%) sono state le diagnosi non infiammatorie più frequenti. Rispetto agli individui con mielopatie infiammatorie, quelli con mielopatie non infiammatorie avevano maggiori probabilità di essere più anziani, di sesso maschile e di manifestare un’evoluzione cronica dei sintomi. L'esordio iperacuto (meno di sei ore dall'esordio dei sintomi ai peggiori sintomi neurologici) è stato più frequente nei soggetti con infarto del midollo spinale (74%). Al contrario, l’evoluzione cronica dei sintomi è stata più frequente nei soggetti con cause strutturali di mielopatia (81%), fistola artero-venosa o malformazione artero-venosa (81%), mielopatia associata a disturbi reumatologici (71%) e mielopatia associata a sarcoidosi (61%). . Hanno scoperto che la maggior parte di quelli inizialmente diagnosticati con “mielite trasversa” alla fine hanno scoperto che avevano una causa infiammatoria o addirittura non infiammatoria più specifica. Ciò potrebbe potenzialmente portare a un trattamento inappropriato.
Migliorare la diagnosi
Valutazione delle conoscenze specifiche sulle condizioni nei pazienti con disturbi neuroimmuni rari
Nel 2022, SRNA ha assegnato una borsa di ricerca del Fondo Eclipse all'ex membro della SRNA James T. Lubin, dottor Kyle Blackburn, professore assistente presso il Dipartimento di Neurologia presso l'UT Southwestern Medical Center per "Valutare le conoscenze specifiche sulle condizioni nei pazienti con disturbi neuroimmuni rari (RND) ).” Questo studio prevede due fasi. Nella prima fase, medici multidisciplinari e membri del team della Siegel Rare Neuroimmune Association (SRNA) hanno sviluppato una misura della conoscenza condizione-specifica dell'RND (con domande sull'RND in generale e un sottoinsieme di domande per ciascun disturbo). ). Questa misura contiene domande per valutare la conoscenza dei partecipanti sulla diagnosi dei sintomi e sulla prognosi della RND. La misura è stata testata sul campo in un piccolo campione di pazienti presso l’UT Southwestern Medical Center. Sulla base del feedback, lo strumento è stato rivisto.
Durante una seconda fase, il nuovo strumento sarà valutato in pazienti con RND (stimato n=100). L'endpoint primario dello studio è determinare la conoscenza specifica della condizione in quelli con RND. I dati raccolti in questo studio verranno utilizzati per identificare le lacune di conoscenza in questa popolazione, che informeranno i futuri sforzi educativi.
Immunodeficienza variabile comune e sindrome di Sjogren
L'ex James T Lubin Fellow e assistente professore di neurologia presso l'Università dello Utah, il dottor Jonathan Galli, ha pubblicato due articoli su riviste di neurologia nel 2023 con il suo mentore, la dottoressa Stacey Clardy. Potete trovare “Manifestazioni neurologiche dell’immunodeficienza variabile comune: impatto sulla qualità della vita” in Neurologia: Neuroimmunologia e Neuroinfiammazione, e "Coinvolgimento neurologico nella sindrome di Sjögren primaria sieronegativa con biopsia positiva delle ghiandole salivari minori: un'esperienza monocentrica" in Frontiers in Neurology.
Revisione della cartella clinica NMOSD
Nel 2023, il direttore della ricerca e dei programmi di SRNA, GG deFiebre, è stato coautore di due articoli pubblicati sul Journal Neurology and Therapy.
Il primo documento, "Comprensione delle decisioni terapeutiche nel disturbo dello spettro della neuromielite ottica: una revisione della cartella clinica globale con interviste ai pazienti", hanno cercato approfondimenti sulle pratiche di trattamento del disturbo dello spettro della neuromielite ottica (NMOSD) in tutto il mondo. Neurologi provenienti da Stati Uniti, Germania, Italia, Brasile, Corea del Sud e Cina hanno completato un sondaggio online e presentato cartelle cliniche per adulti sieropositivi all'immunoglobulina G (IgG) con acquaporina-4 (AQP4) con NMOSD, che includevano dati demografici dei pazienti, diagnosi, mantenimento storia del trattamento, insorgenza di recidive e gravità. I pazienti che ricevevano la terapia di mantenimento con NMOSD sono stati intervistati sulla loro diagnosi, sul trattamento, sulle percezioni sulla gravità della recidiva o sulla stabilità della malattia e sui cambiamenti di trattamento. Un totale di 389 neurologi hanno presentato cartelle cliniche per 1185 pazienti con NMOSD sieropositivo per AQP4-IgG e sono stati intervistati 33 pazienti con NMOSD. Circa il 25% (228/910) dei pazienti della revisione della cartella clinica (CRR) aveva inizialmente ricevuto una diagnosi errata e il 24% (8/33) dei pazienti intervistati ha riportato una diagnosi errata. La diagnosi errata era associata a ritardo nel trattamento e a più ricadute rispetto a coloro che avevano ricevuto la diagnosi iniziale corretta (media 3.3 vs 2.8). La terapia di mantenimento non è stata iniziata entro 2 mesi per il 47% (221/472) dei pazienti del CRR e per il 24% (8/33) dei pazienti intervistati. I corticosteroidi orali/terapie immunosoppressive erano in genere il primo trattamento di mantenimento iniziato, ad eccezione degli Stati Uniti, dove gli anticorpi monoclonali avevano la stessa probabilità di essere prescritti. La gravità della recidiva ha influenzato la decisione di iniziare/modificare la terapia e utilizzare anticorpi monoclonali. Dei pazienti intervistati, il 76% (25/33) non ricordava di avere una scelta di trattamento e molti non conoscevano il razionale della scelta del trattamento.
Il secondo documento, "Caratterizzazione della gravità e della stabilità della malattia nell'NMOSD: una revisione della cartella clinica globale con interviste ai pazienti", hanno cercato approfondimenti sulla classificazione e sui fattori associati alla gravità della recidiva e alla stabilità della malattia nella pratica clinica NMOSD in tutto il mondo. Gli stessi dati dello studio precedente hanno mostrato che non esisteva un chiaro consenso su come fosse definita la gravità della recidiva nella pratica clinica, con variazioni geografiche nella classificazione delle recidive. I neurologi tendevano a fare affidamento sulle valutazioni cliniche per determinare la gravità, considerando ogni recidiva isolatamente. Al contrario, i pazienti avevano una visione più soggettiva basata sui cambiamenti nella loro vita quotidiana e sul confronto con le ricadute precedenti. Allo stesso modo, c’era una discrepanza nella definizione di stabilità della malattia in quanto la completa assenza di ricadute era più importante per i pazienti che per i neurologi.
Questi studi sono stati sponsorizzati da F. Hoffmann-La Roche.
Funzione di ripristino
Lo studio per indagare sulla sicurezza del trapianto di cellule progenitrici gliali umane limitate in soggetti affetti da mielite trasversa presso l’UTSW Medical Center di Dallas è il primo a esplorare l’uso di cellule staminali per riparare i danni del midollo spinale nella mielite trasversa. Queste cellule staminali sono in grado di svilupparsi in cellule che producono mielina quando vengono inserite nel tessuto umano. Negli studi di ricerca, è stato dimostrato che, dopo essere state trapiantate nel midollo spinale di individui affetti da mielite trasversa, queste cellule producono mielina. Studi preclinici sugli animali hanno dimostrato la sicurezza e l’efficacia delle cellule staminali. La FDA ha approvato il dispositivo chirurgico utilizzato per impiantare queste cellule staminali nel midollo spinale. A seguito di un ritardo causato dalla pandemia di COVID-19, il primo individuo è stato arruolato nel dicembre 2022 e il secondo nel settembre 2023.
“Ci sono voluti letteralmente 20 anni per arrivare al punto in cui siamo oggi. Pertanto, i passaggi per arrivare a una sperimentazione clinica possono essere complicati e, per le terapie cellulari, sono particolarmente complicati”. – Dr. Benjamin Greenberg, Vicepresidente per la ricerca clinica e traslazionale, Dipartimento di Neurologia, Università del Texas Southwestern.
Se lo studio dimostra che la procedura è sicura ed efficace, i ricercatori chiederanno l’approvazione per arruolare più persone affette da Meditazione Trascendentale. Il piano è di arruolare fino a nove pazienti in questo studio. I candidati alla sperimentazione vengono sottoposti a una revisione approfondita delle loro cartelle cliniche e delle loro immagini prima di visitare l'UT Southwestern per gli appuntamenti di screening, assicurandosi che soddisfino i criteri di inclusione.
L’intervento prevede l’impianto di cellule staminali nel midollo spinale, seguito da un breve ricovero ospedaliero. Successivamente, i pazienti vengono monitorati in ambulatori per un periodo di diversi mesi per garantire che non si verifichi alcuna tossicità da parte delle cellule staminali o delle terapie immunosoppressive necessarie per prevenire una reazione immunitaria avversa alle cellule staminali.
Attualmente, l'obiettivo principale di questo studio di Fase 1/2a è valutare la sicurezza della procedura e stabilire il dosaggio appropriato. La fase successiva, la Fase 2b, coinvolgerà un numero maggiore di individui per valutare ulteriormente la sicurezza e l'efficacia della procedura. Poiché la mielite trasversa è una condizione rara e grave, si spera che la FDA conceda l’approvazione alla terapia prima di condurre studi in fasi successive. Per ulteriori approfondimenti, esplora questo Video RNDS del 2023 che descrive in dettaglio lo studio.
*Tratto da un blog scritto da Hannah Kelly, una volontaria della Siegel Rare Neuroimmune Association.
Progress Grant per NMOSD
La dottoressa Sammita Satyanarayan ha continuato a lavorare sui finanziamenti per la ricerca ricevuti come parte del Progress Grant per NMOSD. Il Progress Grant finanzia la ricerca volta a migliorare la comprensione del disturbo dello spettro della neuromielite ottica (NMOSD), focalizzata specificamente sulle popolazioni asiatiche e afroamericane.
La Dott.ssa Sammita Satyanarayan sta conducendo una ricerca sulla “Valutazione dell’impatto delle disparità sociali di salute sulla disabilità e sull’accesso alle cure nei pazienti NMOSD”. È una ricercatrice di neuroimmunologia presso il Mt. Sinai Hospital di New York City, NY. Il suo studio si concentra sulla valutazione di come i fattori della vita delle persone, chiamati determinanti sociali della salute, influenzano il loro accesso alle cure, la disabilità e il processo patologico nelle persone con NMOSD.
Alcuni dei determinanti sociali della salute che il dottor Satyanarayan sta studiando includono l'accesso e la qualità dell'istruzione, l'accesso e la qualità dell'assistenza sanitaria, il vicinato e l'ambiente edificato, il contesto sociale e comunitario e la stabilità economica. Le differenze in questi fattori possono portare a differenze nel processo patologico, chiamate disparità. Una migliore comprensione di questi fattori può aiutare i professionisti medici ad affrontare le disparità fornendo assistenza alle persone con diagnosi di NMOSD.
L’accesso alle cure può essere misurato in base al tempo che intercorre tra l’insorgenza dei sintomi e la diagnosi, al tempo necessario per ricevere il primo trattamento modificante la malattia e al tipo di terapia modificante la malattia ricevuta. La disabilità, d'altro canto, viene misurata in base ai risultati riferiti dal paziente, come lo stato di deambulazione e le attività della vita quotidiana; stato riferito dal medico, come lo stato di deambulazione; punteggi di disabilità standardizzati e convalidati, come la scala EDSS (Expanded Disability Status Scale) e la camminata cronometrata di 25 piedi; ed esame della vista e dell'acuità visiva. Lo studio del dottor Satyanarayan includerà sia dati prospettici (dati focalizzati sul presente e sul futuro) che dati retrospettivi (dati focalizzati sul passato) e includerà dati provenienti da tre centri medici accademici: Mt. Sinai Hospital, University of Southern California e Massachusetts Policlinico. Puoi saperne di più sullo studio di ricerca da guardando la presentazione del Dr. Satyanarayan al Rare Neuroimmune Disorders Symposium (RNDS) del 2021.
Non vediamo l'ora di saperne di più sull'impatto delle disparità sanitarie nelle persone con NMOSD dalla ricerca del Dr. Satyanarayan e speriamo che porterà a una migliore assistenza per coloro che fanno parte della comunità NMOSD.
Borsa di studio SRNA James T. Lubin
Oltre ad alcune delle ricerche sopra descritte, restiamo impegnati a finanziare borse di studio per formare medici-scienziati nelle malattie neuroimmuni rare.
Nel 2023, Dottor Haiwen Chen ha iniziato la sua borsa di studio presso la Johns Hopkins University sotto la guida del Dr. Carlos Pardo. La dottoressa Chen è una neurologa e neuroscienziata pediatrica che ha conseguito la laurea in medicina presso l'Università del Maryland. Ha poi completato una specializzazione in pediatria presso il Johns Hopkins Hospital di Baltimora, nel Maryland. È interessata a capire come il MOGAD influisce sui neuroni e sugli oligodendrociti causando disfunzioni neurologiche. Per fare ciò, sta sviluppando un sistema modello in vitro di neuroni e glia per analizzare come vengono interrotti dagli autoanticorpi MOGAD e dalla risposta infiammatoria associata, dove macrofagi, cellule T, cellule B, complemento e attivazione microgliale attraverso il rilascio di citochine sono stati tutti implicati.
Comprendere questo processo può aiutarci a comprendere come il MOGAD causi disfunzioni del cervello e della colonna vertebrale. Possiamo quindi progettare in modo intelligente strategie migliori per curare la malattia. Ad esempio, capire quale parte del sistema immunitario può essere iperattiva nel MOGAD può permetterci di mirare e sopprimere selettivamente quel particolare componente del sistema immunitario per mitigare la malattia. Inoltre, il team utilizzerà tecnologie immunologiche e metagenomiche per cercare infezioni concomitanti nei pazienti con MOGAD per indagare se le infezioni possono innescare reazioni immunitarie inizialmente intese a combattere l'infezione che poi attacca anche le cellule del corpo, causando malattie autoimmuni, ovvero MOGAD. Postulano che il tipo di fattore scatenante della malattia insieme alle caratteristiche dell'autoanticorpo nei singoli pazienti, come il punto in cui si lega e la forza con cui si lega, possono fornire informazioni sul decorso clinico della malattia. Infine, il team studierà il motivo per cui i pazienti sviluppano una diversa gravità della malattia, diversi tassi di recidiva e una diversa risposta ai trattamenti. Prevedono che queste caratteristiche cliniche possano essere correlate alla quantità di disfunzione delle cellule cerebrali causata dalla malattia e al modo in cui la malattia viene innescata. Una migliore comprensione di come si manifestano queste differenze cliniche ci consentirà di essere in grado di consigliare meglio i pazienti sulla prognosi e sul decorso della malattia. Inoltre, i predittori della gravità del decorso clinico influenzerebbero probabilmente le scelte gestionali in termini di quanto aggressivamente trattare la malattia per ridurre al minimo la disabilità neurologica bilanciando i possibili rischi dei diversi cicli di trattamento.
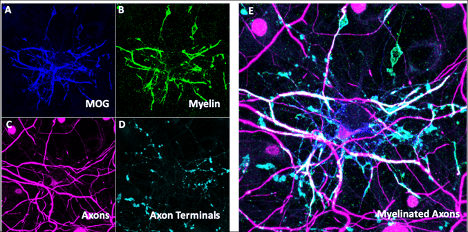
Legenda figura: modello in vitro di neuroni mielinizzati. Immunoistochimica che mostra la presenza di oligodendrociti marcati con MOG (A) e MBP (B) e neuroni marcati con NF-H (C) e vGlut1 (D) con immagine composita (E) che mostra la loro sovrapposizione che rappresenta segmenti mielinizzati degli assoni dei neuroni.
Ricerca guidata da SRNA
Registro SRNA
L'obiettivo di Registro SRNA che è stato avviato nel 2016 è quello di aiutare a far avanzare la ricerca sui disturbi neuroimmuni rari, collaborare con ricercatori di tutto il mondo e identificare i partecipanti per gli studi clinici.
A dicembre 2023, 711 persone hanno partecipato al registro. Recentemente abbiamo anche aggiunto una componente longitudinale al registro che i partecipanti saranno invitati a compilare su base annuale. Questo componente è importante perché la diagnosi delle persone a volte cambia e noi vogliamo misurare se ci sono cambiamenti nei farmaci di qualcuno e nella loro qualità di vita.
A dicembre 2023, al 68% degli intervistati era stata diagnosticata una mielite trasversa, il 10% un disturbo dello spettro della neuromielite ottica, il 4% un'encefalomielite acuta disseminata, il 4% una mielite flaccida acuta e il 9% una malattia da anticorpi MOG e il 4% un'altra malattia o devono ancora ricevere una diagnosi.
Al 35% è stata diagnosticata meno di una settimana dopo l'insorgenza dei sintomi, ma per il 32% degli intervistati ci sono volute più di sei settimane per ricevere la diagnosi. L'83% dei partecipanti ha ricevuto il trattamento dopo il primo attacco acuto. Tuttavia, tra coloro che hanno ricevuto un primo trattamento acuto, solo il 33% dei partecipanti ha ricevuto un secondo trattamento diverso dal primo. Il 76% dei partecipanti ha ricevuto terapia riabilitativa.
Il 79% dei partecipanti presenta attualmente debolezza o paralisi, il 78% dei partecipanti presenta intorpidimento o perdita di sensibilità e il 62% dei partecipanti presenta spasticità o spasmi muscolari incontrollati. Il 54% avverte dolore al collo o alla schiena, il 76% dei partecipanti avverte dolore neuropatico e il 69% dei partecipanti presenta sintomi alla vescica e/o all'intestino.
Qualità della vita (QoL) e gestione dell'assistenza continua tra i pazienti con disturbo dello spettro della neuromielite ottica (NMOSD)
L'obiettivo primario di questo studio è comprendere l'esperienza e le percezioni dei soggetti affetti da NMOSD o dei loro partner assistenziali sulla qualità della vita in relazione alla gestione continua delle cure, compreso l'accesso alle cure mediche, ai trattamenti e alle potenziali barriere incontrate durante il corso del trattamento. la loro vita in relazione al loro disturbo.
Abbiamo esplorato le seguenti domande:
- Come percepiscono la QoL le persone con NMOSD o i loro partner assistenziali?
- Come si presenta il percorso di cura in corso per le persone con NMOSD?
- Come potremmo progettare nuovi programmi e servizi che migliorino la QoL delle persone con NMOSD in relazione alle cure in corso?
A nostra conoscenza, non esistono studi qualitativi pubblicati che utilizzino i risultati riportati dai pazienti (PRO) attraverso un processo di progettazione centrato sull’uomo per identificare la percezione della QoL nelle persone con disturbi neuroimmuni rari in relazione alle loro cure in corso. I principi fondamentali della progettazione centrata sull’uomo includono i seguenti passaggi sequenziali: entrare in empatia con tutte le parti interessate; definisci il problema; ideare con una mentalità aperta; soluzioni prototipali; e prova. La nostra applicazione del design centrato sull'uomo si basa sul quadro della Grounded Theory, in cui i temi vengono identificati durante una serie di interviste, attività pratiche (ad esempio, uno studio su un diario), una sessione di ideazione e una sessione di revisione del prototipo. Una sessione di ideazione è un processo in cui le idee vengono generate attraverso una sessione di gruppo che include attività visive con altri con diagnosi di NMOSD. Comprendere i fattori scatenanti e le percezioni della QoL è importante affinché il nostro lavoro come organizzazione possa soddisfare al meglio le esigenze della nostra comunità di pazienti e co-sviluppare soluzioni per migliorare la gestione dell'assistenza in corso.
Abbiamo avuto un totale di 58 persone che hanno compilato lo screening e 12 sono state intervistate dal personale dello studio. Abbiamo quindi tenuto un totale di 4 sessioni di ideazione, tre con individui con NMOSD (n=11) e una con professionisti medici che visitano pazienti con NMOSD (n=3). Sulla base delle discussioni nella sessione di ideazione, il team di studio ha creato un “percorso del paziente”. Abbiamo condiviso questo percorso del paziente in sessioni di prototipazione con 11 individui affetti da NMOSD e pubblicheremo i risultati